作者简介:冯力民,博士,主任医师。
诺舒(NovaSure)阻抗控制子宫内膜切除术(以下简称:诺舒)是第二代子宫内膜切除术, 2001年通过美国FDA认证, 并于2010年通过中国SFDA认证, 由笔者首次引进国内并成功应用于临床。异常子宫出血是指与正常月经的周期、频率、规律性, 以及经期持续时间、出血量等任何一项不符源自子宫腔的异常出血[1]。异常子宫出血的传统治疗大多采取药物治疗和诊断性刮宫止血, 必要时切除子宫。子宫内膜去除术在治愈疾病同时能够保留子宫, 已经成为替代子宫切除治疗异常子宫出血的、安全有效的方法。诺舒无需繁琐的术前预处理或使用昂贵的预处理药物, 可以在月经周期的任一时期进行, 仅需扩张宫颈8 mm; 术前无需进行宫颈软化, 具有创伤小、时间短、患者不适感轻、术后恢复快的特点。在门诊条件允许、麻醉技术不断提高、完善的情况下, 诺舒治疗可在门诊施行。现就诺舒的工作原理、适应证和有效性、安全性及并发症、术后远期观察综述如下。
诺舒系统包括一次性、三维立体的双极内膜去除装置, 一个射频控制器和脚踏开关, 它可自动测量宫角间的距离, 以确保装置位于宫腔内, 并适应宫腔的形状。射频发生器的最大输出功率为180 W, 发生器在500 kHz时运转, 系统通过持续监测组织电阻(对电流的阻力)以控制内膜去除的深度, 一旦达到肌层, 组织电阻升到50 Ω , 发生器自动关闭。该系统独特之处不是根据时间和温度, 而是根据组织的生理特征进行监测。手术时, 首先将一次性、三维立体的双极内膜去除装置插入子宫腔, 然后将手术开始前测量的宫腔长度与由消融器测量的子宫角宽度的值输入射频控制器, 射频控制器会自动计算出所测量出的宫腔大小及治疗时所需功率。随后踏动脚踏开关, 第一次踏动脚踏开关会启动宫腔完整性测试, 诺舒系统会自动判断是否存在子宫穿孔, 测试方法是将二氧化碳气体以安全的流量和压力通过消融装置的中央腔送入子宫腔, 维持50 mmHg达4 s, 可测量宫腔是否完整。当宫腔完整性测试结果满意时, 再次踏动脚踏开关启动治疗过程, 真空泵产生负压, 吸引子宫内膜贴近网状电极, 网状电极与宫腔形状一致, 对子宫腔的全部内表面同时施加能量, 消融装置同时将消融产生的气体、血液等从子宫腔内吸出, 持续清除脱水的或汽化的组织, 有助于控制切除深度。射频能量平均传输时间为90 s。术前无需对子宫内膜预处理。因此, 诺舒在术前准备、术中操作及术后恢复等方面均有一定的优越性。
适应证:(1)药物治疗无效, 要求保留子宫者; (2)6个月内子宫内膜病理检查已排除子宫内膜癌及癌前病变; (3) 子宫< 10周大小, 宫腔(宫颈内口至宫底)深度4~10 cm; (4) 没有超过2 cm的病理组织改变(如内膜息肉、黏膜下肌瘤)。
禁忌证:(1)已妊娠或有生育要求; (2)已证实或怀疑有子宫内膜癌或癌前病变; (3)存在子宫薄弱的解剖或病理情况, 如古典剖宫产史或穿透全层的子宫肌瘤剔除术; (4)子宫畸形; (5)急性生殖道或泌尿道感染; (6)消融器测定的宫腔宽度< 2.5 cm。
国际妇女健康杂志上发表了关于全球用诺舒切除子宫内膜十年文献回顾的文章, 通过对2000-2011年的10项前瞻性研究和6项随机对照试验, 对诺舒系统和全球其他子宫内膜去除系统进行了比较, 发现诺舒术后12个月的闭经率为43%~56%, 患者满意度为85%~94%, 而其他的子宫内膜去除方法为8%~24%[2]。宋菁华等[3]报道了25例诺舒治疗异常子宫出血的临床研究, 平均治疗时间98.4 s, 术后l、3和6个月的有效率分别为100%、96%和96%, 闭经率分别为76%、64%和56%, 术后6个月治疗满意率为96%。Potti等[4]回顾性研究了分别选用诺舒 (20例)及GnRHa(23例)处理的术后疗效, 分别随访术后3个月、3~12个月、12~32个月的闭经率、失败率、术后盆腔疼痛, 以及满意度。3个阶段的闭经率, GnRHa组分别为45.5%、58.8%、44.4%, 而诺舒组分别为80%、86.7%、100%(P=0.02, P=0.08, P=0.02); GnRHa组失败率分别为4.8%、6.2%、55.5%, 而诺舒组分别为0(0/20)、12.5%(2/16)、0(0/8)(P=0.51, P=0.05, P=0.02); 满意度GnRHa组分别86.4%、58.8%、33.3%, 诺舒组100%、87.5%、75%。提示子宫较大的月经过多患者, 诺舒组术后闭经率、满意度高于GnRHa组, 而手术失败率、腹痛、术后月经过多需再次治疗的情况低于GnRHa组, 同时减轻了由于长时间应用GnRHa引起的不良反应, 也减少了等待治疗的时间及治疗费用。
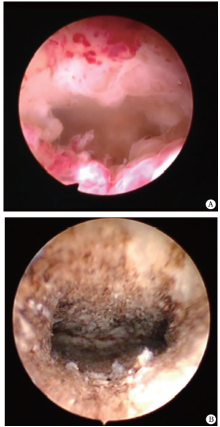
子宫内膜息肉、子宫黏膜下肌瘤是异常子宫出血的常见及主要原因。随着人们生活质量的提高, 患者对保留自身器官的意识越来越强, 人们更加愿意接受更有效、安全、损伤小的治疗方法, 即可达到治疗效果, 又可保留子宫。诺舒主要用于无器质性疾病的异常子宫出血, 也可应用于直径≤ 2 cm的子宫黏膜下肌瘤[5]。图1为子宫内膜息肉诺舒手术术前与术后图像。Robert等[6]评价诺舒在治疗绝经前和绝经后妇女由于宫腔内疾病(< 3 cm的息肉或肌瘤)造成的月经过多的安全性和有效性, 表明诺舒系统在宫腔内病变引起的月经过多的治疗上是安全有效的。
临床上很多月经过多患者合并严重的内科疾病, 使用药物或子宫切除治疗无论对患者还是医师都有极大风险。患有心血管、肾脏、血液系统疾病的患者一般无生育要求, 通常希望能够得到安全、彻底的治疗, 这些患者身体一般状况较差, 难以耐受子宫切除术。葛静等[7]报道, 诺舒治疗尿毒症合并月经过多患者26例, 随访6个月, 有效率100%, 闭经率84.6%, 无术中术后并发症。刘青等[8]报道30例肝病合并异常子宫出血采用诺舒治疗, 结果30例均顺利完成手术, 诺舒治疗时间平均(63.3± 19.8)s; 术中出血< 10 ml, 术中及术后均无严重并发症发生, 术后1、3、6、12个月有效率均为100%, 闭经率分别为70%(21/30)、66.7%(20/30)、79.2%(19/24)和68.9%(11/16)。
诺舒所采用的阻抗控制技术独特的双电极设计确保在子宫角和子宫下段切除子宫内膜较浅(2~3 mm), 在子宫底和子宫体被切除的子宫内膜较深(5~7 mm)。目前报道的相关并发症很少[9], 关于诺舒的轻度并发症如出血、感染、子宫穿孔, 严重的并发症如肠管损伤、心脏骤停、泌尿系统损伤、败血症, 甚至死亡[10]。操作者不正常的使用和错误的操作是引起与装置相关的并发症的原因[11]。Cooper等[12]对175例接受诺舒手术的病例研究显示:术中发生心动过缓1例, 在术后24 h之内发生腹痛6例, 恶心及呕吐3例; 在术后2周内出现的并发症包括宫腔积血(0.6%)、泌尿系感染(0.6%)、阴道炎性反应(0.6%)、腹痛(0.6%)、恶心呕吐(0.6%)。Campbell 等[13]报道了400例诺舒手术, 术后仅出现盆腔疼痛、恶心呕吐、阴道炎等不适, 占14%。Michae等 [14]报道了3例诺舒术中子宫穿孔, 原因为热损伤引起肠损伤导致穿孔。在诺舒术后子宫内膜炎的发生率为0.6%~5%, 不推荐常规应用预防性抗生素, 但是, 对于有盆腔炎病史的病例可以考虑应用预防性抗生素 [15]。有研究显示, 术后输卵管绝育综合征及宫腔积血的发生率小于1%, 尽管如此, 曾经做过输卵管绝育术后的病例, 在诺舒术后10年仍有发生输卵管绝育综合征的风险[16]。
Khan等[17]认为, 整体子宫内膜去除术不增加剖宫产手术后患者消融术中子宫穿孔的风险。Menelik等[18]报道了行诺舒手术的32例患者, 回顾性研究了影响手术的几个因素, 结果发现患者年龄、身体质量指数、有无剖宫产史、月经规律与否、异常宫腔镜表现、平均手术时间对诺舒手术的成功率都没有影响。
越来越多的女性选择子宫内膜去除术来替代子宫切除术, 对这些患者而言, 不得不考虑远期子宫内膜癌的发生问题, 以及如何诊断子宫内膜去除术后的子宫内膜癌。大部分子宫内膜去除术后的子宫内膜癌患者临床表现为异常子宫出血及疼痛。子宫内膜切除术后发生子宫内膜癌的报道极罕见, Marim等[19]总结2011年以前的文献, 共收集22例子宫内膜切除术后发现的子宫内膜癌病例, 其中76.5%为子宫内膜癌Ⅰ 期。由于单纯的诊刮术漏诊率较高, 内膜切除术后发现的子宫内膜癌不一定有异常阴道出血的症状, 以及术后宫腔镜检查或刮宫术可能因为内膜切除术后宫腔粘连而失败或漏诊。Krogh等[20]对367例子宫内膜去除术后的患者进行随访, 有3例子宫内膜癌, 与普通人群子宫内膜癌的发生率相似, 大部分在子宫内膜去除术后诊断子宫内膜癌的患者本身就有患癌的高危因素, 或者在行子宫内膜去除术前就诊断了子宫内膜复杂性增生。一项系统性回顾研究报道了诺舒术后5年诊断的子宫内膜癌的个案[21], 其中大多数都是在子宫内膜去除术后出现异常子宫出血或疼痛等相关症状后, 行子宫内膜取样或宫腔镜检查确诊的, 其中有2个病例(11.8%)因为子宫内膜去除术后的瘢痕形成和宫腔粘连而在行子宫切除术前没有诊断出子宫内膜癌。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] |
|
| [23] |
|